




¿Qué es la hipertensión no controlada?
Este término originalmente se usaba para referirse a pacientes que no alcanzan metas de presión arterial, pese al uso de terapia antihipertensiva. Actualmente, este término se utiliza cada vez más en la literatura científica y en el diseño de estudios clínicos para evaluar nuevos antihipertensivos.
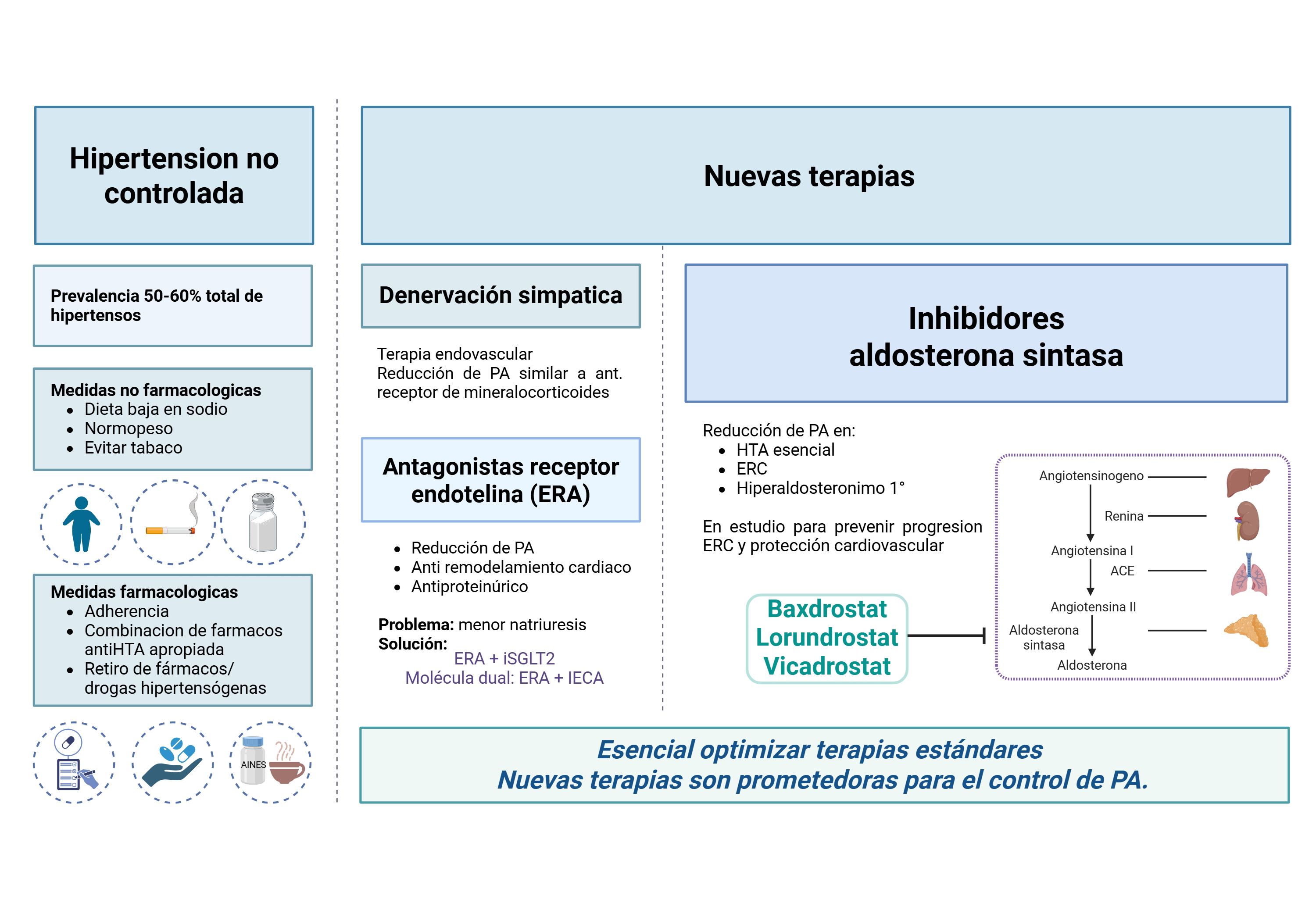
Si bien hay diferencias según la definición empleada (número de medicamentos usados, metas de presión), su prevalencia se estima entre 50-60% del total de hipertensos. A diferencia de otras definiciones más estandarizadas, como hipertensión resistente o hipertensión refractaria, el concepto de hipertensión no controlada se acerca más al manejo médico en el mundo real. Dado que el objetivo es lograr un valor adecuado de la presión arterial, identificar a un paciente como “hipertenso no controlado”, independientemente de la causa, es una alerta de que se debe realizar alguna intervención.
¿Cómo se trata al paciente con hipertensión no controlada?
La primera línea consiste en evaluar y ajustar los factores más asociados al mal control de la presión arterial. Esto incluye medidas no farmacológicas (dieta alta en sodio, aumento de peso, tabaquismo, etc) y medidas farmacológicas (evaluar la adherencia a la terapia, revisar el uso de antihipertensivos y sus combinaciones, uso de medicamentos o drogas que elevan la presión arterial). Estudios clínicos muestran que un porcentaje elevado de pacientes logran mejorar el control de la presión arterial exclusivamente con estas medidas. Sin embargo, se estima que entre 10-30% de los pacientes hipertensos mantienen un mal control pese al ajuste de la terapia. Dado esto, existe abundante investigación sobre nuevas terapias para mejorar el control de la presión arterial en estos pacientes.
¿Qué estrategias nuevas hay para el manejo de la hipertensión no controlada?
A continuación, se describen las principales terapias que han demostrado beneficios en estudios clínicos en los últimos años:
Denervación renal simpática: Es un procedimiento endovascular donde se realiza la ablación de los nervios que inervan las arterias renales. Esta estrategia ha demostrado tener un beneficio en la reducción de la presión arterial. Sin embargo, otros estudios no han mostrado superioridad en comparación a otras terapias como los antagonistas del receptor de mineralocorticoides (MRA). Actualmente se están investigando nuevas técnicas de denervación que podrían resultar beneficiosas en determinados grupos de pacientes.
Antagonistas del receptor de endotelina (ERA): La endotelina es una molécula con un potente efecto vasoconstrictor. Los ERA han demostrado disminuir la presión arterial, además de tener efectos antirremodelamiento miocárdico y antiproteinúricos. Sin embargo, un problema de estos fármacos es la disminución de la natriuresis, con generación de edema y congestión pulmonar, que provocó el retiro precoz de los primeros ERA. Actualmente este efecto se ha superado con el uso conjunto de fármacos como inhibidores del cotransportador sodio-glucosa tipo 2 (iSGLT2) o diseño de moléculas con efectos duales (ERA más antagonista de receptor de angiotensina). Actualmente, hay estudios clínicos que evalúan estas 2 estrategias. En 2024, Aprocitentan fue aprobado por la Food and Drug Association (FDA) de Estados Unidos para el uso en hipertensión resistente.
Inhibidores de la aldosterona sintasa: Actualmente son la estrategia más prometedora para el tratamiento de la hipertensión no controlada. La inhibición de esta enzima, limitante de la síntesis de aldosterona, provoca una disminución casi total de la aldosterona plasmática. Esta estrategia es especialmente prometedora, dados los efectos cardiotoxicos y nefrotoxicos de la aldosterona, y su alza en pacientes pese al uso de inhibidores del sistema renina-angiotensina (“escape de la aldosterona”).
En la actualidad, las 3 principales moléculas que han demostrado beneficios en estudios clínicos son Baxdrostat, Lorundrostat y Vicadrostat. Estas moléculas han demostrado reducir la presión arterial en diferentes condiciones, incluyendo hipertensión esencial, enfermedad renal crónica e hiperaldosteronismo primario. El efecto adverso más relevante es el aumento discreto de la kalemia, entre 0,2 y 0,5 mEq/L. Sin embargo, este efecto es similar o inferior al observado con MRA, con un bajo porcentaje de hiperkalemia severa. A fines de 2025, Baxdrostat recibió la aprobación de la FDA para una solicitud de autorización de medicamento nuevo, que está en evaluación. Actualmente están en curso estudios clínicos que evalúan estas terapias para prevenir la progresión de enfermedad renal crónica y desarrollo de eventos cardiovasculares mayores.
En conclusión, el control de la hipertensión arterial es la principal estrategia que ha demostrado prevenir eventos cardiovasculares mayores. Un elevado porcentaje de pacientes hipertensos no alcanza las metas de presión arterial, pese a la terapia. En estos casos, la primera línea de manejo es optimizar las intervenciones no farmacológicas y farmacológicas habituales. Están en estudio terapias nuevas y prometedoras para mejorar el control de la presión arterial, cuyos resultados en desenlaces “duros” se obtendrán en el mediano plazo.
Referencias